Nezapomínejte na prevenci!
Víte, na jaká preventivní vyšetření máte nárok? Vyplňte náš jednoduchý dotazník a otestujte, zda děláte pro prevenci nádorových onemocnění vše, co dnešní medicína nabízí.
Po vyplnění vašich odpovědí vám program vygeneruje doporučení pro preventivní vyšetření, která byste měl/a podstoupit na základě vašich rizikových faktorů. Dotazník je anonymní, nevyplňujete svoje jméno, jen vaše pohlaví a věk.
Klikněte na dotazník a otestujte se za minutu!
Prevence je nejjednodušší způsob, jak pečovat o vlastní zdraví. Včasný záchyt obtíží dokáže předejít řadě pozdějších zdravotních komplikací a zachránit nebo prodloužit život. Naše nemocnice nabízí rady a informace, které vám pomohou se orientovat v preventivních prohlídkách. Tak nás sledujte.
Nečekejte na správnou chvíli. Jděte na prevenci dřív, než bude pozdě.
-
Víte, že prevence začíná u praktika? Že máte od 18 let každé 2 roky nárok na komplexní preventivní prohlídku zdarma? A že i když nemáte žádné zdravotní problémy, neměli byste je odkládat, protože jedině onemocnění odhalená v počátečním stádiu se dají dobře léčit? A co vás při všeobecné preventivní prohlídce čeká?- Kompletní tělesné vyšetření
- Změření krevního tlaku a indexu tělesné hmotnosti (BMI)
- Orientační vyšetření zraku a sluchu
- Vyšetření hladiny cukru v krvi a koncentrace cholesterolu
- Vyšetření funkce ledvin, plic a srdce (EKG)
- Neurologické vyšetření
- Vyšetření moči
- Vyšetření kůže
- Kontrola očkování
- Doplnění pacientovy anamnézy a zhodnocení rizik
- Doporučení na screeningová vyšetření
-
Víte, že ledviny nebolí, a proto o jejich onemocnění řada pacientů vůbec neví? Víte, že nemocné ledviny má každý desátý Čech? A víte, že máte nárok na jejich preventivní vyšetření? Třeba v rámci komplexní preventivní prohlídky u praktika jednou za dva roky. Pacienti trpící diabetem, vysokým krevním tlakem či kardiovaskulárními poruchami mají navíc od 50 let věku nárok na preventivní vyšetření ledvin zdarma každé čtyři roky.
Mezi varovné příznaky onemocnění ledvin patří například vysoký krevní tlak, otoky dolních končetin, velká únava, hubnutí či změna barvy a charakteru močení. Onemocněním ledvin trpí zejména jedinci, kteří mají i další přidružené choroby, jako je cukrovka, hypertenze, kardiovaskulární choroby či některá geneticky podmíněná onemocnění (např. polycystická choroba ledvin). Mezi rizikové faktory pro rozvoj onemocnění ledvin se řadí kouření, nízká porodní hmotnost nebo naopak obezita v dospělosti a některé vývojové vady močového systému.
Chronické onemocnění ledvin vede ke ztrátě ledvinné funkce v řádu měsíců až let a má ve většině případů progresivní charakter. Abychom zabránili terminálnímu selhání ledvin včetně dialýzy a progresi zpomalili, je nutné onemocnění včas odhalit, správně diagnostikovat a následně adekvátně léčit.
Preventivní vyšetření onemocnění ledvin nebolí a trvá jen pár minut. Na rozdíl od léčby. K vyšetření stačí kapka krve z prstu, vzorek moči, změření tlaku a zhodnocení celkového stavu i s ohledem na rodinnou anamnézu. Případné onemocnění včetně nádorů pomůže odhalit i ultrazvuk.

-
Rakovina tlustého střeva je především daň za nezdravý životní styl a je 3. nejčastějším typem rakoviny v Česku u mužů i žen. Nemoc je u nás každý rok odhalena až u 8500 lidí, u více než třetiny je zachycena pozdě.
Víte, že se Česká republika drží na předních místech žebříčku výskytu rakoviny tlustého střeva a konečníku na světě? Víte, že rakovina tlustého střeva a konečníku je z 90 procent léčitelná, pokud se odhalí v časném stadiu? A víte, že máte nárok na preventivní vyšetření? Zdravotní pojišťovny hradí plošný screening, účastní se ho však jen 35 procent lidí nad 50 let, pro něž je určen.
Klíčem ke změně je zdravý životní styl, prevence a včasné vyšetření!
Přes 90 procent případů se objeví u lidí starších 50 let, u žen je častější rakovina tlustého střeva, u mužů konečníku. Riziko zvyšují střevní polypy, výrůstky, a onemocnění tímto typem rakoviny v příbuzenstvu. Kuřáci mají více než dvakrát vyšší riziko onemocnění než nekuřáci. Obezita zvyšuje riziko více u mužů. Nepříznivě působí mnoho tuků a červeného masa v jídelníčku, stejně jako nedostatek vápníku, vitamínu E a D, selenu a magnézia ve stravě. Vyšší riziko mají i pacienti se zánětlivým onemocněním střev, třeba při Crohnově chorobě je dvakrát vyšší.
Co radí odborníci?
Rozpoznejte míru vašeho rizika a ozdravte svůj životní styl. Klíčem je zdravě jíst, tedy omezit tuky a červené maso, jíst více zeleniny, ovoce a vlákniny. Důležité je nekouřit, alkohol pít jen umírněně a více se hýbat. Právě sport snižuje riziko až o 60 procent.
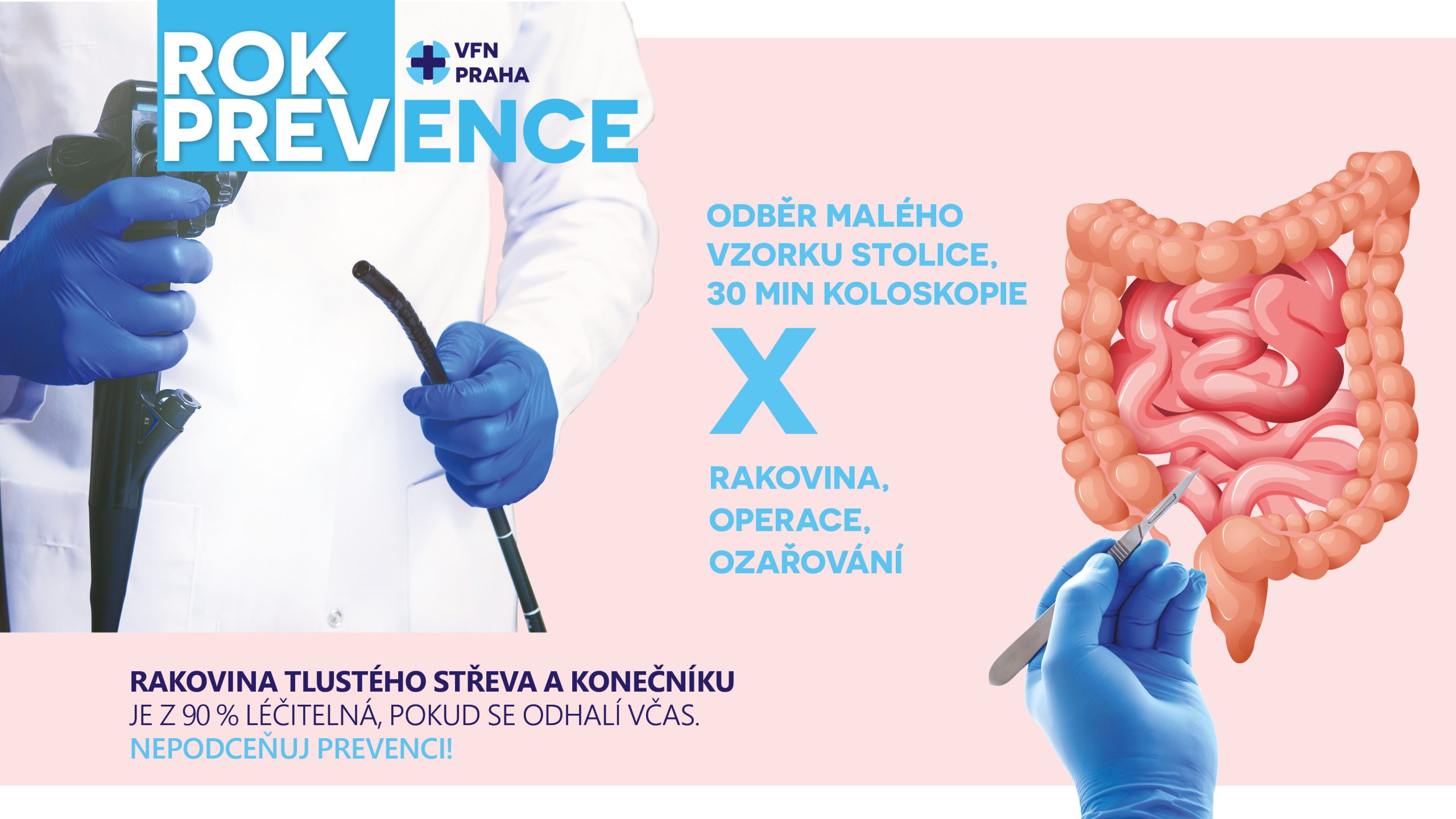
JAK PROBÍHÁ SCREENING RAKOVINY TLUSTÉHO STŘEVA?Provádí se pomocí testu okultního (skrytého) krvácení stolice (tzv. TOKS) nebo koloskopicky (vyšetření konečníku a tlustého střeva přístrojem s kamerou). Vyšetření tlustého střeva a konečníku je ZDARMA!
- do 50 let: TOKS nebo koloskopie při potížích
- 50-54 let: 1x ročně TOKS nebo 1x za 10 let koloskopie
- nad 55 let: 1x za 2 roky TOKS nebo 1x za 10 let koloskopie
TOKS – vyšetření tlustého střeva (od 50 let)Jak často? 1x za rok
Bude to bolet? Nebude
Jak dlouho to trvá? 5 minut
Na vyšetření nepotřebujete žádanku. Test si provedete sami doma a vyhodnotí ho váš praktický lékař. Test spočívá v odběru vzorku z několika míst ve stolici. Test vyberete společně s lékařem a postupujete podle příbalového letáku. Vzorek stolice se odeberete tyčinkou do přiložené zkumavky, zašroubujete a odnesete svému praktickému lékaři a ten vás také informuje o výsledku. Test můžete absolvovat kdykoliv, není potřeba se nijak připravovat. Ženy neprovádějí test 3 dny před a 3 dny po menstruaci.KOLOSKOPIE – vyšetření tlustého střeva a konečníku přístrojem s kamerouJak často? Od 50 let v rámci screeningu 1x za 10 let nebo na doporučení lékaře
Budete potřebovat žádanku? Ano, vystaví ji váš praktický lékař
Jak dlouho to trvá? 30 minut
Bude to bolet? Při každém vyšetření podáváme léky na tlumení bolesti. Pokud máte obavy a jste k vyšetření citlivější, lze provést vyšetření v tzv. analgosedaci, kdy bolest vůbec neucítíte. Nesmíte ale ten den řídit auto a musíte sebou mít doprovod!
Jak vyšetření probíhá?Základem bezproblémového koloskopického vyšetření je kvalitní příprava doma. Ke správné přípravě vám pomůže náš leták s pokyny před vyšetřením. Nezanedbejte přípravu, jinak hrozí, že budete muset vyšetření podstoupit znovu, aby se prohlédlo opravdu celé tlusté střevo. Zdravotníci na místě vám vysvětlí postup. Lékař prohlédne endoskopem celé střevo. Pokud se mu nebude nějaká oblast zdát, odebere z ní vzorek na histologické vyšetření. Po vyšetření, v případě podání tišících prostředků, nesmíte řídit, do práce se mžete vrátit až po 12 hodinách a je nutné zajistit si doprovod, který vás po vyšetření vyzvedne a odveze domů. Před odchodem z pracoviště dostanete zprávu pro praktického lékaře.
Ke koloskopickému vyšetření se můžete objednat do Gastroenterologického centra VFN na telefonním čísle 224 966 495.
-
Rakovina kůže patří v současnosti k nejčastějším nádorovým onemocněním. Ve světě se ročně objeví až 160 tisíc nových případů. Nejčetnějším nádorem kůže je bazaliom, toho jen v ČR ročně lékaři objeví tisíce. Projevuje se jako vřídek v obličeji, nemetastazuje a pokud ho lékaři objeví včas, pacient se uzdraví. Méně častý (přes 3 tisíce nových případů v ČR ročně), ale o to nebezpečnější je melanom. Tento zhoubný nádor vzniká z pigmentotvorných buněk pokožky, je velmi agresivní a pokud se nezačne léčit v počátcích, prognóza není příliš dobrá a může skončit i fatálně.
Základními varovnými signály, které by vás měly dovést k lékaři jsou:
- Vznik nového, hnědě, černě či červeně zbarveného ložiska, které dřív na kůži nebylo a neustále roste, zvětšuje se, mění tvar i povrch, má jakoby rozpité okraje.
- Změny na stávajícím znaménku – velikost, tvar, ale i další odlišnosti od ostatních mateřských znamének, které máte na pokožce.
- Dlouhodobě se nehojící bércové vředy, rostoucí hnisající vřídky na ploskách nohy, ukopnutý „mokvající“ palec.
Kdo je v ohrožení a co je pro kůži rizikové
Riziko vzniku kožních nádorů významně zvyšuje ultrafialové záření (UVA a UVB), tedy slunění bez důkladné ochrany, ionizující záření, chemické látky (například vylučované z obkladů a izolací na stavbách domů a chat), některé viry, kožní fototyp člověka (k nejohroženějším patří lidé se světlou pletí a velkým množství mateřských znamének), věk (u mužů nejčastěji nad 50 let a u žen ve věku 10 až 29 let) a oslabená imunita z důvodu onkologické léčby.
Věděli jste, že i některé léky zcitlivují kůži na sluneční záření, například na vysoký krevní tlak? Poraďte se s kožním lékařem o užívaných lécích a zvýšené ochraně pokožky před slunečním zářením. Negativní vliv na výskyt melanomů měl ve 30. letech minulého století rozvoj léčby světlem (fototerapie) a obliba solárií.

Co dělat pro zdravou pokožku
Kůže má dokonalou paměť, už od dětství sčítá všechna spálení a poškození. Myslete proto na důslednou a důkladnou ochranu a péči o pokožku celého těla.
- Používejte opalovací krémy s vysokým ochranným faktorem a UVA i UVB filtry (kupujte pouze přípravky s oběma filtry najednou!).
- Aplikujte ochranné krémy alespoň půl hodiny před zahájením opalování.
- Stejně postupujte i v zimě na horách, tam je sluneční záření agresivní jako u moře.
- Ošetřete i opomíjené partie jako jsou boltce uší, ušní lalůčky, nárty na nohou, pěšinka ve vlasech, prsty u nohou…
- Nevystavujte tělo slunečnímu záření mezi 11. a 15 hodinou
- Pravidelně si pečlivě prohlížejte pihy, mateřská znaménka a další pigmentové skvrny – i navzájem s partnerem. Víte, že muži mají nejčastěji potíže na zádech, zatím co ženy na nohou a rukou?
- Děti do jednoho roku věku nevystavujte slunečním paprskům vůbec, později je chraňte nejen krémy, ale oblečením a pokrývkami hlavy.
Při jakémkoliv podezření navštivte okamžitě praktického lékaře nebo přímo dermatologa! Ze zdravotního pojištění máte nárok na preventivní pravidelné kontroly, některé zdravotní pojišťovny přispívají na častější vyšetření digitálním dermatoskopem. Využít můžete i osvětových a edukativních akcí pro veřejnost, kde se běžně mateřská znaménka kontrolují.
Zcela zásadní je nehledět na termín další návštěvy a přijít okamžitě, u rakoviny kůže hraje čas rozhodující roli. Ve VFN funguje melanomová poradna na Dermatovenerologické klinice, kam není třeba se objednávat. Ve čtyřech ambulancích ordinují naši lékaři a stojí za to, si na vyšetření počkat! V případě závažné diagnózy jsou schopní v průběhu několika dní pacienta operovat a dál léčit. Tím se zvyšují jeho šance.
-
Víte, že kouření způsobuje 20 % všech druhů nádorů a že kuřáci umírají i na kardiovaskulární nemoci či CHOPN? Že poškozuje imunitní a endokrinní systém, reprodukční orgány, způsobuje nemoci trávicího traktu, zvyšuje četnost alergií, poškozuje zrak, podporuje zánětlivé procesy a zvyšuje oxidační stres? Víte, že kouření zvyšuje také riziko vzniku řady neuropsychických onemocnění – depresivních a úzkostných poruch, demence nebo třeba schizofrenie?
Přestat kouřit není lehké, ale s pomocí odborníků úspěšnost prudce roste. Závislost na tabáku je nemoc s diagnózou F17 a existuje na ni účinná léčba hrazená ze zdravotního pojištění.Centrum pro léčbu závislosti na tabáku ve VFN
Zájemci o léčbu se mohou obrátit na Centrum pro léčbu závislosti na tabáku ve Všeobecné fakultní nemocnici. Centrum najdou v budově Fakultní polikliniky na Karlově náměstí (4. patro). Lékaři zde poskytují specializovanou péči a pokročilý individuální program. Vyhodnotí míru závislosti na nikotinu, sestaví individuální plán léčby, poradí, jak překonat abstinenční příznaky a zvolí i vhodnou farmakologickou léčbu, na kterou přispívají vybrané zdravotní pojišťovny. Zájemci se mohou objednat osobně v budově Fakultní polikliniky nebo na telefonu 224 966 608.
Co vás čeká?
- Individuální odvykací plán.
- Podpora motivace přestat kouřit.
- Vyhodnocení míry závislosti na cigaretách.
- Doporučení změny kuřáckých návyků.
- Informace o možnostech léčby závislosti.
- Překonání abstinenčních příznaků.
- Řešení krizových situací.
Využitím odborné pomoci se úspěšnost mnohonásobně zvyšuje! Zkuste to.

-
Věděli jste, že rakovina děložního čípku je jediné zhoubné onemocnění, proti kterému se dá očkovat a v naprosté většině případů i účinně předejít? V České republice máme k dispozici všechny druhy prevence tohoto nádorového onemocnění, a přesto, že jeho výskyt klesá, ročně na něj stále zbytečně umírá 300 žen!
Rakovina děložního čípku je onemocnění unikátní hned na několika úrovních:
- Známe původce rakoviny, jímž je lidský papilomavirus neboli HPV.
- Proti viru existují účinné vakcíny.
- V rámci primární prevence umíme proti nejzásadnějším typům tohoto viru očkovat a zabránit rozvoji onemocnění.
- Takovou možnost nemáme u žádného jiného gynekologického nádoru.
- Známe také tzv. přednádorová stádia rakoviny děložního čípku a ty jsou odborníci schopni efektivně diagnostikovat a v rámci preventivních gynekologických kontrol a testování.
- Po objevení přednádorového stádia a podle úrovně změny, lékaři pacientku sledují nebo navrhnou drobný chirurgický zákrok, kterým pacientku včas zbaví rizika rozvoje rakoviny děložního čípku.
Prevence je k dispozici pro všechny věkové skupiny!
1. Pro dívky a chlapce je ideální OČKOVÁNÍ ZDARMA mezi 13. a 14. rokem věku, ještě předtím, než začnou žít pohlavním životem a je hrazené pojišťovnou. Od ledna 2024 bude navíc hrazené již od 11 let!
Pokrytí vakcinací by mělo být 80 % (aktuálně je u dívek proočkováno 60 % a u chlapců 30 %).2. Pro dívky i ženy jsou stěžejní PRAVIDELNÉ KONTROLY u gynekologa.
3. Pro všechny ženy je k dispozici opakovaný cytologický stěr z čípku (1x za rok), který zajistí gynekolog na pravidelných prohlídkách.
4. Pro ženy od 30 let je vhodné HPV DNA TESTOVÁNÍ, které přináší zásadní informaci o riziku rozvoje rakoviny v budoucnosti. HPV DNA test je aktuálně hrazen pojišťovnou jako součást preventivního screeningu u žen ve věku 35 a 45 let. Test je možné si vyžádat kdykoliv, ale žena si ho uhradí sama.
Proč HPV testy? Jedná se o vysoce citlivé testy, které s 30% pravděpodobností zjišťují riziko rakoviny. Pokud je test negativní, nabízí test obrovskou výhodu v tzv. negativní predikci, která je dlouhodobá. Pokud má žena nad 30 let negativní test na papilomavirus, je téměř nulová šance, že se u ní rozvine rakoviny děložního čípku v následujících 2, 3, 5 a pravděpodobně až 10 letech.5. Novinkou je možnost SAMOTESTOVÁNÍ na HPV v rámci prohlídky u praktického lékaře!
Ve věkové kategorii 50+ chodí na preventivní prohlídky ke gynekologovi pouze 30 % žen a přitom výskyt rakoviny děložního čípku je kolem 60 roku ženy nejvyšší. Nabídka samovyšetřovací sady u praktického lékaře, který test pošle do laboratoře a s výsledkem testu pacientku následně sám seznámí, může být řešením.
-
Víte, že rakovinou plic onemocní v ČR každoročně více než 6 500 lidí a že se a jedná o 4. nejčastější typ rakoviny u mužů a žen? I když se počet nových případů za posledních 20 let příliš nemění a u mužů zvolna klesá, výskyt rakoviny plic u žen naopak stoupá. Až 75 % nádorů plic odborníci objeví ve III. a IV. stádiu, protože v počátečním stádiu je nemoc bezpříznaková. Rakovinu plic (tj. karcinom plic) způsobuje nekontrolovatelné množení buněk průdušek nebo plicní tkáně. Tato choroba se bohužel neprojevuje varovnými příznaky, a tak je složité zachytit ji včas. Když se příznaky nemoci projeví (kašel, vykašlávání krve, dušnost, bolest na hrudi apod.), je nádor často již v pokročilém stádiu.
Ne každý kašel je ale rakovina, pokud však trpíte nezvyklým kašlem trvajícím déle, než 4 týdny, navštivte preventivně svého praktického lékaře!RIZIKOVÉ FAKTORY
√ Kouření
√ Pasivní kouření
√ Věk nad 50 let
√ Znečištěné ovzduší
√ Genetika – výskyt rakoviny v rodině
√ Chronická obstrukční nemoc (CHOPN)- zvyšuje riziko rakoviny až 5x
PREVENCE
- Nepřecházejte dlouhodobý kašel.
- 1 x za 2 roky nevynechejte preventivní prohlídku u praktického lékaře.
- Nekuřte! Pokud potřebujete pomoc při odvykání kouření, navštivte naše Centrum pro léčbu závislostí na tabáku:Specializovaná centra – III. interní klinika – klinika endokrinologie a metabolismu – Všeobecná fakultní nemocnice v Praze (vfn.cz).
- Zúčastněte se screeningového programu rakoviny plic.
SCREENING RAKOVINY PLIC
Screening rakoviny plic je vhodný pro osoby s vyšším rizikem rakoviny ve věku 55–75 let, které vykouří 20 a více cigaret denně. Pokud se vás to týká, buď vás bude kontaktovat váš praktický lékař nebo ho sami vyhledejte. Poradí vám s odvykáním kouření a doporučí vás na vyšetření u plicního lékaře (pneumologa).Jak probíhá vyšetření u pneumologa?
Lékař …
…nejprve zjistí vaši anamnézu, zeptá se na váš zdravotní stav a ověří, zda v rodině někdo neměl rakovinu plic.
…vyšetří vás poslechem fonendoskopem a pohmatem,
…provede plicní vyšetření, například spirometrii nebo pulzní oxymetrii, která zjišťuje množství kyslíku v krvi.
…provede rentgen plic.
…vás v případě zjištění vyššího rizika rakoviny plic odešle na některé z akreditovaných radiologických a pneumologických pracovišť. Navštívit můžete Radiodiagnostickou kliniku VFN, která je jednou z největších svého druhu v ČR: Radiodiagnostická klinika – Všeobecná fakultní nemocnice v Praze (vfn.cz).Jak probíhá vyšetření na radiodiagnostickém pracovišti? Lékař – radiolog provede nízkodávkové CT vyšetření a výsledky předá zpět pneumologovi.
V případě podezření na rakovinu plic z nálezu na CT je nutná biopsie (odběr tkáně) a dostáváte se do péče některého z komplexních onkologických center: Odborné ambulance – Onkologická klinika – Všeobecná fakultní nemocnice v Praze (vfn.cz).
V případě negativního CT nálezu zůstáváte v péči pneumologa a absolvujete další kontrolní vyšetření za 1 až 2 roky.
-
Od 15 let věku by každá žena měla přijít jednou ročně ke svému gynekologovi na preventivní prohlídku. Bohužel mnohé z nich tento režim podceňují, anebo na prohlídky nechodí ze strachu, že by jim mohlo být odhaleno onkologické onemocnění. Jedná se hlavně o rakovinu děložního hrdla a karcinom vaječníků. Opak je však pravdou, včasné odhalení nádorového onemocnění je jedinou šancí na vyléčení.
Mnohem nižší účast na preventivních prohlídkách je bohužel zejména ve skupině žen v menopauze a v klimakteriu, které mají pocit, že po ukončení reprodukční fáze života se jich návštěvy u gynekologa již netýkají.Poprvé u gynekologa
První preventivní prohlídku je dobré absolvovat v 15 letech, a to i v případě, když dívka ještě neměla pohlavní styk. Lékař na prohlídce posoudí vývoj sekundárních pohlavních znaků a podá základní informace k prevenci pohlavně přenosných chorob a neplánovaného těhotenství včetně antikoncepčních metod. Zároveň dívce vysvětlí důležitost prevence zhoubného nádoru děložního čípku, podá ji informaci o preventivním očkování.

Co se při preventivní prohlídce zjišťuje
- Na začátku preventivní prohlídky s vámi lékařka či lékař probere váš aktuální zdravotní stav. Zeptá se, zda máte nějaké problémy, zda jste prodělala nějakou operaci či nemoc.
- Standardní každoroční preventivní prohlídka sestává z vyšetření zevního genitálu, vyšetření pochvy a děložního hrdla v zrcadlech, kolposkopického vyšetření děložního čípku spolu s odběrem onkocytologického stěru. Vzorek tkáně získaný stěrem pomocí vatové tyčinky následně putuje do laboratoře na rozbor. Jedná se o nejspolehlivější metodu jak vyvrátit nebo potvrdit rakovinu děložního čípku a zhodnotit rizikové faktory.
- Na závěr lékař přistoupí k pohmatovému vyšetření, při kterém používá obě ruce. Jednu zavede do pochvy a druhou položí na břicho. Takto zkontroluje tvar a velikost dělohy, vejcovodů a vaječníků. U dívek, které dosud neměly pohlavní styk, se vyšetření provádí přes konečník.
- Někdy může gynekolog v rámci preventivní prohlídky provést ultrazvukové vyšetření. To se provádí pomocí přístrojů dvojího typu – abdominální sondou, která se provádí přes břišní stěnu, nebo sondou vaginální. Ta se zavádí přímo do pochvy. K použití ultrazvuku lékař přistoupí, pokud chce podrobněji zkontrolovat vaječníky nebo výšku děložní sliznice. Provádí se zejména u žen po přechodu, u pacientek, které si stěžují na nějaké potíže, případně při podezřelém nálezu z vaginální prohlídky.
- Součástí kompletního gynekologického vyšetření je i pohmatová prohlídka prsů a podpaží, zejména u žen s rizikovou rodinnou anamnézou. Gynekolog by měl také upozornit na důležitost samovyšetřování prsou.
- Pravidelná prohlídka může přispět i k odhalení pohlavně přenosných chorob, které mohou dlouhodobě probíhat zcela bez příznaků.
Co ještě můžete s gynekologem probrat
Jsou to screeningové programy, které mají odhalit výskyt onkologických onemocnění v raném stadiu. Nejedná se jen o screening nádoru prsu, mamografii od 45 let věku jednou za dva roky, ale i screening nádorů tlustého střeva a konečníku. -
Na 300 tisíc lidí v Česku trpí srdečním selhání, a přestože díky vynikající odborné péči kardiologických center ubývá hospitalizací s infarktem myokardu, patří nemoci srdce a cév k nejčastějším příčinám úmrtí v ČR.
Co by vás mělo varovat
- Dušnost, neschopnost vyjít patro po schodech, výrazné zadýchávání
- Bolest uprostřed hrudní kosti, pálení na stejném místě
- Nevolnosti, zvracení
- Bušení srdce, vynechávání či arytmie srdečního tepu
Vražedné kombinace pro srdce
Kouření (až 20 procent všech případů ischemické choroby srdeční, která bývá základem pro vznik infarktu, souvisí s kouřením. Kouření zvyšuje riziko infarktu (v závislosti na intenzitě kouření a době, po kterou pacient kouří) oproti obecné populaci 2–5x.
Obezita, sedavý způsob života, nedostatek pohybu a sportu, nevhodná strava, nadměrná konzumace alkoholu a stres. Přitom i drobné úpravy životního stylu srdci prospějí.- Věděli jste, že…
- …až třetina české dospělé populace se vůbec nehýbe?
- …už 6 až 8 tisíc svižných kroků běžné chůze denně výrazně zlepšuje kondici srdce a cév a zlepšuje zdraví?
- … jídelníček lze velice snadno upravit – snížit příjem slazených nápojů, přidat zeleninu a ovoce, rostlinné tuky, ryby. Ideální stravování je středomořská dieta a ta je navíc velmi chutná! Vůbec se nemusíte trápit hlady…
Jedinou prevencí je změna životního stylu a pravidelné prohlídky
Existují neovlivnitelné faktory, mezi které patří rodinná genetická zátěž (opakované infarkty v rodině, ale také dědičně vysoký cholesterol u mladých lidí, takzvaná hypercholesterolemie). Některé civilizační choroby riziko srdečně cévních onemocnění zvyšují – například cukrovka. Zvyšuje nebezpečí zúžení cév oproti nediabetikům 4–6 x. Proto je důležité, abychom pravidelně chodili na preventivní prohlídky, kde lékař sleduje hodnoty krevního tlaku, hladinu cholesterolu v krvi a množství cukru v krvi. Vysoký krevní tlak zatěžuje stěny cév stejně jako srdce, vysoký cholesterol se ukládá do stěn cév, ty se stávají křehčími, sklerotizují a snižuje se jejich průsvit. Procesu se říká kornatění (ateroskleróza) věnčitých tepen. Bezprostřední příčinou akutního infarktu myokardu bývá prasknutí aterosklerotického plátu ve stěně tepny s následným vznikem krevní sraženiny (trombus) v tomto místě. Sraženina ucpe postiženou tepnu.
Pravidelná prevence a cílená léčba u kardiologů ve specializovaných ambulancích pomůže nastavit léčbu tak, že nemocní často fungují téměř bez omezení. Za předpokladu dodržování všech doporučení.
-
Dva až tři tisíce lidí se ročně dozvědí fatální diagnózu, stejný počet ročně umírá. Jedinou možností, jak zkusit bojovat, je nepodceňovat bolesti pod žebry, bolesti zad. To je jediný signál, kterým tato agresivní forma rakoviny o sobě dává vědět.
Počet nemocných stále roste a věda nemá stále šanci najít účinné zbraně. Nádor slinivky je celosvětově čtvrtou nejčastější příčinou úmrtí a zatím se neočekává velký průlom v léčbě ani diagnostice.Rizikoví pacienti
- Šedesát let a víc, ale nemoc se může objevit i u lidí ve věku 45 let a méně
- Obézní
- Kuřáci: až o 50 % vyšší riziko onemocnění
- Genetika: 5–10 % nemocných má tuto chorobu v širší rodině zatížení
- Chronické onemocnění slinivky, cirhóza jater a diabetes zvyšují pravděpodobnost vzniku rakoviny jater
Projevy jsou nespecifické
- Úbytek váhy
- Nechutenství
- Únava
- Bolesti zad
Varující příznaky
- Bolesti zad v horní části břicha směrem k páteři
- Zažloutnutí bělma očí i kůže
- Tmavá moč
Léčba
- Když stádium nádoru dovolí, je nejlepší odstranit nádor i se slinivkou nebo její částí.
- Chirurgická léčba je často kombinovaná s chemoterapií nebo radioterapií
-
U více než 7 tisíc žen v Česku jsou ročně diagnostikovány zhoubné nádory prsu. Zhruba 1700 žen v důsledku této nemoci každý rok zemře. Nejčastější výskyt je po 55. roce života, ale tato diagnóza se bohužel týká i mladších žen, a dokonce i mužů.
Které ženy jsou více ohroženy?
- Pokud mají pozitivní rodinnou anamnézu, tedy výskyt rakoviny prsu, vaječníků, tlustého střeva a některých dalších zhoubných nádorů v rodině,
- začaly menstruovat před 11. rokem života a pokud u nich nastala menopauza po 55. roku života,
- nerodily, nebo poprvé rodily později (po 35. roce),
- dlouhodobě užívaly hormonální antikoncepci v mladém věku nebo dlouhodobě užívaly substituční léčbu po přechodu,
- pijí nadměrně alkohol, mají málo pohybu a trpí nadváhou nebo obezitou.
Včas objevená nemoc znamená naději
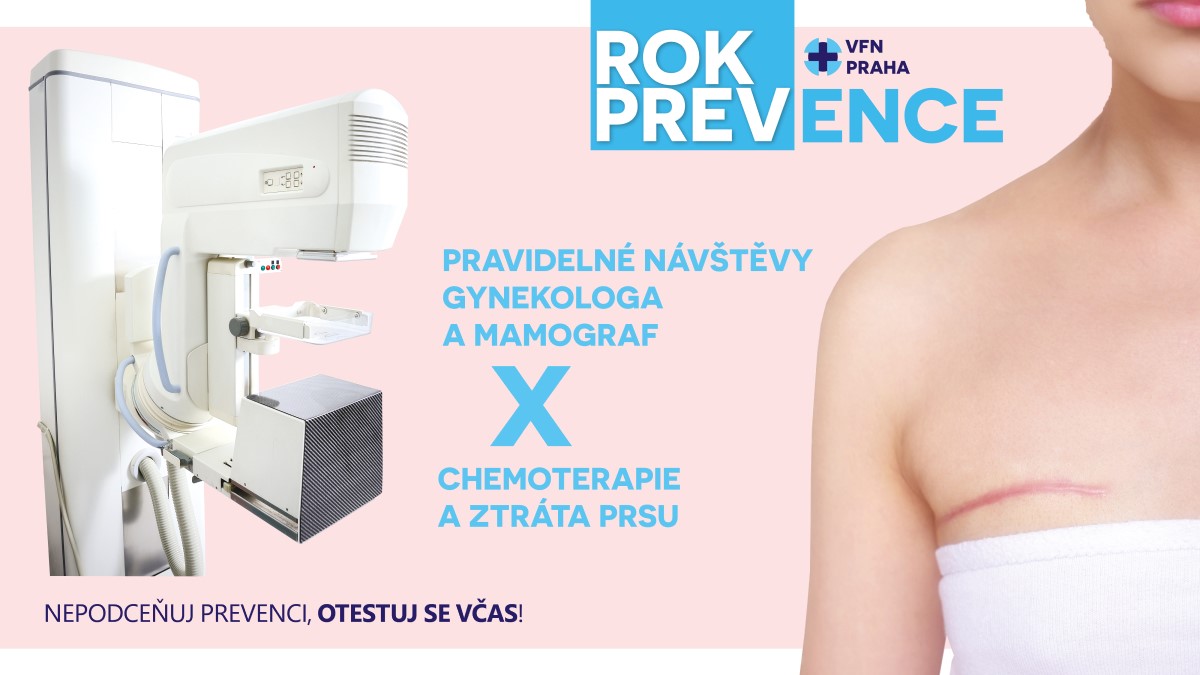
V České republice existuje celonárodní program screeningu karcinomu prsu, jehož cílem je nemoc vyhledat v úplném začátku, ještě dříve, než žena zaznamená příznaky nemoci. Je třeba se obrátit na akreditovaná pracoviště - screeningová mamodiagnostická centra. Pracoviště ve své blízkosti můžete vyhledat například na odkazu: mamo.cz - Screeningová centra - seznam, kontakty, mapa. Seznam pracovišť lze také najít na tomto odkazu.
- Každé ženě ve věku nad 45 let je z veřejného zdravotního pojištění všemi zdravotními pojišťovnami v ČR plně hrazeno screeningové mamografické vyšetření jednou za dva roky. K tomuto vyšetření je potřeba mít žádanku od gynekologa nebo praktického lékaře. Mladší ženy se mohou objednat k vyšetření prsou ultrazvukem.
- Na mamografické vyšetření se můžete objednat již od 40 let jako samoplátkyně.
- V bezplatných screeningových vyšetřeních (ve dvouletém intervalu) mohou pokračovat i ženy starší 69 let.
- I v případě negativního výsledku je třeba chodit na preventivní vyšetření pravidelně a navštěvovat pokud možno stejné screeningové pracoviště z důvodu nutnosti porovnání starších a nových snímků.
- U žen, které si nahmátly v prsu nějakou zatvrdlinu, bulku apod., a je podezření, že se jedná o nádor, se provádí takzvaná diagnostická mamografie. Vyšetření je hrazeno ze zdravotního pojištění.
- V případě, že existuje v rodině vysoce riziková osobní a rodinná anamnéza nádorových onemocnění a jsou splněna indikační kritéria ke genetickému testování dědičné dispozice, je hrazeno pojišťovnou.
Co je mamografie?
Jde o nenahraditelnou a zároveň bezpečnou diagnostickou metodu, která je schopna pomocí mamografu (specializovaného rentgenu) odhalit již několika milimetrová ložiska v prsu, které ještě nelze vyhmatat při samovyšetření prsu. Zachycení nádoru v časném stádiu významně zvyšuje šanci na úspěšnou léčbu! Některé ženy odmítají mamografické vyšetření a preferují ultrazvuk. Neví ale, že se jedná o hlavní vyšetřovací metodu u mladších žen, u nichž je hmota prsu natolik hutná, že je pro záření mamografu málo prostupná. Pro ženy starší 45 let je vhodnější mamograf.
Které varovné signály by vás měly dovést na vyšetření?
- hmatný útvar, bulka nebo zatuhnutí v prsu,
- zvětšení nebo změna tvaru a velikosti prsu,
- zvětšení mízní uzliny v podpažní jamce,
- zduření nebo zdrsnění kůže prsu,
- změna barvy kůže prsu,
- vtažení bradavky s výtokem nebo bez výtoku.
Pravidelné samovyšetřování
Jak se před rakovinou prsu chránit? Samozřejmě zdravou životosprávou – dbát na dostatek pohybu a spánku, jíst zdravou stravu, ale také provádět pravidelné samovyšetřování. Samovyšetřovat svá prsa by měla každá žena 1× měsíčně, ideálně 4. až 5. den po konci menstruace.
Návod najdete například na Samovyšetření | Loono

